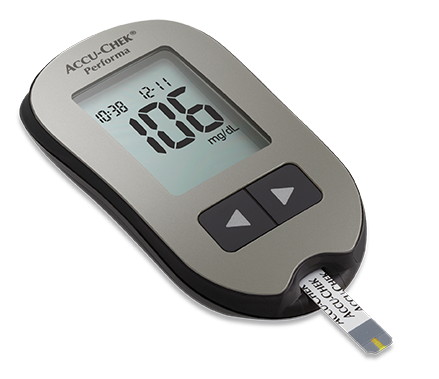
Glukometr Accu-Chek Performa został wprowadzony w 2014r przez Roche Diagnostics Polska i został od razu jednym z najbardziej popularnych urządzeń do pomiaru cukru we krwi. Wynika to jego zalet:
Zestawy infuzyjne częściowo refundowane dla chorych na cukrzycę typu 1 powyżej 26 roku życia
Refundacja na pompy insulinowe
Bardzo dobra wiadomość dla dorosłych diabetyków. Grupa pacjentów korzystających z refundacji zestawów infuzyjnych do pomp insulinowych została powiększona. Od 1 stycznia 2014 roku zestawy infuzyjne do pompy insulinowej będą w dużej części refundowane dla pacjentów powyżej 26 roku życia. Pacjenci poniosą 30% odpłatności za produkty.
Kupię – sprzedam pompę insulinową lub wkłucia – jak się zarabia na cukrzycy?
Jak się zarabia na swojej cukrzycy? Państwo pompę refunduje, pacjent sprzedaje
„Sprzedam pompę insulinowa”, „sprzedam wkłucie” – łatwo znaleźć takie ogłoszenia w internecie. Pompa to niewielkie urządzenie służące do ciągłego podskórnego podawania insuliny – leku niezbędnego chorym na cukrzycę. Kto ma pompę, nie musi myśleć o regularnym robieniu zastrzyków.
Refundacja analogu insuliny – Lantus
Osoby z cukrzycą czekały na tę decyzję od wielu lat! Pojawił się Projekt Obwieszczenia Ministra Zdrowia który, zawiera listę refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych, która wejdzie w życie 1 września 2013 r.
Dieta w cukrzycy: cukrzyca i jogurt
Czy mając cukrzycę można pić jogurty?
Tak, ale mając cukrzycę powinno się wybierać chude jogurty o zawartości tłuszczu 0 lub 0,5 proc. Ponadto wiele jogurtów a zwłaszcza owocowe zawierają dodatek cukru, dlatego lepiej spożywać jogurty naturalne a najlepszy jest jogurt grecki.
Biotechnologia może pomóc w walce z cukrzycą.
Badania nad cukrzycą trwają. Biotechnologiczny sposób walki z cukrzycą opracowują Amerykanie. Inżynierowie z Georgia Tech i lekarze z Emory University przy pomocy hydrożelu wyleczyli myszy. Hydrożel zapewnił odpowiednie warunki rozwoju komórkom wysepek trzustkowych, przeszczepionym myszom, cierpiącym na cukrzycę typu pierwszego.
Cukrzyca monogenowa pod kontrolą
Co to jest cukrzyca monogenowa?
 „Cukrzyca monogenowa to forma cukrzycy, w której chorobę powoduje bardzo konkretny defekt genetyczny. W Polsce mamy ok. 2,5 mln ludzi z cukrzycą. Z tego ok. 5 proc. to ludzie, u których cukrzyca nie powstała dlatego, że są insulinooporni czy dlatego, że mają zły tryb życia, tylko dlatego, że mają konkretny defekt genetyczny” – wyjaśnia w rozmowie z PAP dr Wojciech Fendler z Kliniki Pediatrii, Onkologii, Hematologii i Diabetologii UM w Łodzi.
„Cukrzyca monogenowa to forma cukrzycy, w której chorobę powoduje bardzo konkretny defekt genetyczny. W Polsce mamy ok. 2,5 mln ludzi z cukrzycą. Z tego ok. 5 proc. to ludzie, u których cukrzyca nie powstała dlatego, że są insulinooporni czy dlatego, że mają zły tryb życia, tylko dlatego, że mają konkretny defekt genetyczny” – wyjaśnia w rozmowie z PAP dr Wojciech Fendler z Kliniki Pediatrii, Onkologii, Hematologii i Diabetologii UM w Łodzi.
Jak wybrać glukometr – 6 rzeczy który powinieś wiedzieć zanim go kupisz
Glukometr to podstawa w samokontroli cukrzycy
Glukometr służy do codziennej samokontroli poziomu cukru we krwi. Jest on istotną częścią zestawu każdego diabetyka. Przy cukrzycy typu 1 należy sprawdzać poziom cukru we krwi kilka razy dziennie. Choć istnieje na Polskim rynku wiele glukometrów nie wszystkie urządzenia do badania poziomu cukru we krwi są sobie równe. Większość glukometrów robi dokładnie to co do nich należy czyli mierzy poziom cukru, ale różnią się rodzajem i liczbą funkcji, które oferują. Aby znaleźć glukometr, który najlepiej pasuje do Twoich potrzeb i stylu życia, poświęć kilka minut na przeczytanie tego artykułu oraz na udzielenie sobie odpowiedzi na następujące pytania:
Szkolenia Edu-Cukrzyca w 2011 roku
 Kasia przysłała mi informację, że 29 stycznia 2011 roku ruszył nowy sezon szkoleń Edu-Cukrzyca.
Kasia przysłała mi informację, że 29 stycznia 2011 roku ruszył nowy sezon szkoleń Edu-Cukrzyca.
W ostatnią sobotę miesiąca, w Warszawie, spotkało się kilku aktywnych cukrzyków (lub rodziców „cukiereczków”). Na szkoleniu „Żyć aktywnie z cukrzycą” rozmawialiśmy o metodach unikania hipoglikemii, której ryzyko powiększa się przy uprawianiu sportu. Jednocześnie omawialiśmy jakie jest ryzyko uprawiania sportu przy hiperglikemii i co można zrobić, by uniknąć i tej „drugiej strony medalu”…
Doszliśmy do wniosku, ze sport i aktywność fizyczna to jeden z najlepszych ogólnodostępnych „poprawiaczy nastroju”, a także najlepszy lek na szereg różnych chorób, m. in. związanych z sercem, układem oddechowym i kośćmi. Wiecie, że regularna aktywność fizyczna znacznie zmniejsza ryzyko zawału, arytmii, osteoporozy, a nawet niektórych nowotworów? A wiecie, że regularne ćwiczenie nie tylko poprawia metabolizm, ale także wpływa na zmniejszenie zapotrzebowania na insulinę? Co więcej, zazwyczaj osoby aktywne znacznie lepiej radzą sobie z samokontrolą cukrzycy, niż te, które sportu unikają.
Jaki z tego wniosek? Ubierzcie się ciepło i wygodnie i… idźcie na spacer! Nawet odrobina ruchu poprawia samopoczucie i pracę organizmu. Takim prostym sposobem możecie zrobić coś wielkiego dla siebie i swojego ciała. Zwykły spacer, jogging, basen, łyżwy czy inne sporty zimowe. Możliwości jest naprawdę wiele, zwłaszcza, że już za moment zaczynamy ferie… Wybierz swój ulubiony sport i… Żyj aktywnie z cukrzycą!
Styczniowe szkolenie jak zawsze wspierała firma Roche, ambasador marki Accu-Chek. Dziękujemy!
Katarzyna Gajewska
Edu-Cukrzyca
Wszystkiego Dobrego w 2011 roku
 W Nowym Roku chciałbym Wam życzyć dużo zdrowia przede wszystkim. Dużo szczęścia do ludzi i w okół siebie oraz spokoju, tego wewnętrznego i tego w codziennym życiu. Oraz najważniejszego dla Was: coraz lepszej współpracy z cukrzycą.
W Nowym Roku chciałbym Wam życzyć dużo zdrowia przede wszystkim. Dużo szczęścia do ludzi i w okół siebie oraz spokoju, tego wewnętrznego i tego w codziennym życiu. Oraz najważniejszego dla Was: coraz lepszej współpracy z cukrzycą.
Rok 2010 był dla wszystkich naszych Czytelników, osób z cukrzycą obiecujący zwłaszcza jeśli chodzi o refundacje leków i insulin (listy maja wejść 30 grudnia) ale także coraz większej dostępności pomp insulinowych.
Mam nadzieję, że rok 2011 będzie jeszcze lepszy dla nas wszystkich, czego Wam i sobie życzę 🙂
Pozdrawiam
Rafał